Giftig epidermal nekrolyse, hvad er det, symptomer og hvordan behandling udføres

Systemisk epidermal nekrolyse, eller NET, er en sjælden hudsygdom, der er kendetegnet ved tilstedeværelsen af læsioner i kroppen, som kan føre til permanent peeling af huden. Denne sygdom er hovedsageligt forårsaget af brugen af medicin som Allopurinol og Carbamazepin, men den kan også være et resultat af bakterielle eller virale infektioner, f.eks..
NET er smertefuldt og kan være dødeligt i op til 30% af tilfældene, så så snart de første symptomer vises, er det vigtigt at konsultere en hudlæge, så diagnosen kan bekræftes og behandlingen startes..
Behandlingen udføres i intensivafdeling og udføres hovedsageligt med suspension af medicinen, der forårsager sygdommen. På grund af eksponering af hud og slimhinder træffes der desuden forebyggende foranstaltninger for at undgå hospitalets infektioner, hvilket yderligere kan kompromittere patientens kliniske tilstand..
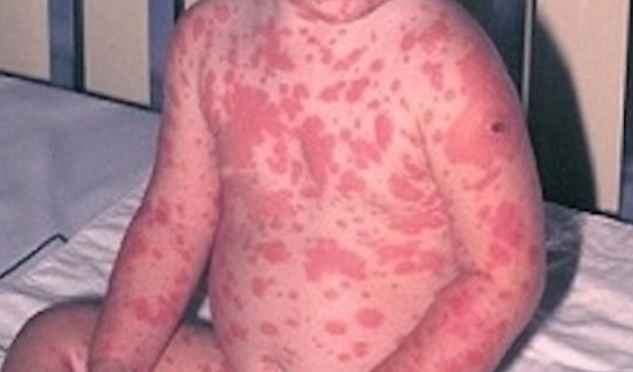
NET symptomer
Det mest karakteristiske symptom på toksisk epidermal nekrolyse er hudskader i mere end 30% af kroppen, der kan blø og udskille væsker, hvilket favoriserer dehydrering og infektioner.
De vigtigste symptomer ligner influenza, for eksempel:
- utilpashed;
- Høj feber;
- hoste;
- Muskelsmerter og ledssmerter.
Disse symptomer forsvinder imidlertid efter 2-3 dage og følges af:
- Hududslæt, som kan blø og være smertefulde;
- Nekroseområder omkring læsioner;
- Hudafskalning;
- Fremkomsten af bobler;
- Ændring i fordøjelsessystemet på grund af tilstedeværelsen af læsioner i slimhinden;
- Fremkomst af mavesår i munden, halsen og anus, sjældnere;
- Hævelse i øjnene.
Læsioner af toksisk epidermal nekrolyse forekommer i praktisk talt hele kroppen, i modsætning til Stevens-Johnson syndrom, som til trods for at have de samme kliniske manifestationer, diagnose og behandling, er læsionerne mere koncentreret i bagagerummet, ansigtet og brystet. Lær mere om Stevens-Johnson syndrom.
Hovedårsager
Toksisk epidermal nekrolyse er hovedsageligt forårsaget af medicin, såsom Allopurinol, Sulfonamid, anticonvulsiva eller antiepileptika, såsom Carbamazepin, Phenytoin og Phenobarbital, for eksempel. Derudover er det mere sandsynligt, at personer, der har autoimmune sygdomme, såsom systemisk Lupus Erythematosus, eller som har et kompromitteret immunsystem, såsom AIDS, har hudlæsioner, der er karakteristiske for nekrolyse..
Ud over at være forårsaget af medikamenter, kan hudlæsioner forekomme på grund af infektioner af vira, svampe, protosoer eller bakterier og tilstedeværelsen af tumorer. Denne sygdom kan også påvirkes af alderdom og genetiske faktorer.

Hvordan behandlingen udføres
Behandlingen af toksisk epidermal nekrolyse udføres i en intensivafdeling for forbrændinger og består af eliminering af det medicin, der anvendes af patienten, da normalt NET er resultatet af bivirkninger på visse medikamenter.
Derudover udskiftes væsker og elektrolytter mistet på grund af omfattende hudlæsioner ved at injicere serum i vene. Daglig pleje af kvæstelser udføres også af en sygeplejerske for at undgå hud- eller generaliserede infektioner, hvilket kan være ret alvorligt og yderligere kompromittere patientens helbred..
Når læsionerne når slimhinden, kan fodring blive vanskelig for personen, og derfor administreres mad intravenøst, indtil slimhinderne er genvundet..
For at reducere ubehaget forårsaget af læsionerne kan koldtvandskompresser eller neutrale cremer også bruges til at fremme hudens hydrering. Derudover kan lægen også anbefale brug af anti-allergimidler, kortikosteroider eller antibiotika, for eksempel hvis NET er forårsaget af bakterier, eller hvis patienten har fået en infektion som følge af sygdommen, og som kan forværre den kliniske tilstand.
Sådan stilles diagnosen
Diagnosen stilles hovedsageligt på baggrund af læsionernes karakteristika. Der er ingen laboratorietest, der kan indikere, hvilken medicin der er ansvarlig for sygdommen, og stimulustestene er ikke indikeret i dette tilfælde, da det kan få sygdommen til at forværres. Det er således vigtigt for personen at informere lægen, hvis han har en sygdom, eller hvis han bruger medicin, så lægen kan bekræfte diagnosen af sygdommen og identificere det forårsagende middel..
Derudover anmoder lægen for at bekræfte diagnosen normalt en hudbiopsi samt et komplet blodantal, mikrobiologiske tests af blod, urin og sårudskillelse, for at kontrollere for infektion og dosis af nogle faktorer, der er ansvarlige for immunresponsen..