Hvad er kirurgisk risiko, og hvordan foretages den præoperative evaluering?

Kirurgisk risiko er en måde at vurdere den kliniske status og sundhedsmæssige forhold hos den person, der skal gennemgå operation, så risikoen for komplikationer identificeres i perioden før, under og efter operationen.
Det beregnes gennem lægens kliniske evaluering og anmodningen om nogle eksamener, men for at gøre det lettere er der også nogle protokoller, der bedre styrer medicinsk ræsonnement, såsom ASA, Lee og ACP, for eksempel.
Enhver læge kan foretage denne vurdering, men den foretages normalt af den praktiserende læge, kardiolog eller anæstesilæge. På denne måde er det muligt, at der udvises nogen særlig omhu for hver person inden proceduren, såsom at anmode om mere passende tests eller udføre behandlinger for at reducere risikoen.

Hvordan præoperativ evaluering udføres
Den medicinske vurdering, der blev foretaget inden operationen, er meget vigtig for bedre at definere, hvilken type operation hver enkelt person kan eller ikke kan udføre, og for at afgøre, om risiciene opvejer fordelene. Evalueringen involverer:
1. Gennemførelse af den kliniske undersøgelse
Den kliniske undersøgelse udføres med indsamling af data om personen, såsom medicin i brug, symptomer, sygdomme, som de har, ud over fysisk vurdering, såsom hjerte- og lungeafkultation.
Fra den kliniske evaluering er det muligt at opnå den første form for risikoklassificering oprettet af American Society of Anesthesiologists, kendt som ASA:
- VING 1: sund person uden systemiske sygdomme, infektioner eller feber;
- VING 2: person med mild systemisk sygdom, såsom kontrolleret højt blodtryk, kontrolleret diabetes, fedme, alder over 80 år;
- VING 3: person med alvorlig, men ikke deaktiverende systemisk sygdom, såsom kompenseret hjertesvigt, hjerteanfald i mere end 6 måneder, hjerte-angina, arytmi, cirrhose, dekompenseret diabetes eller hypertension;
- VING 4: person med en livstruende, deaktiverende systemisk sygdom, såsom alvorlig hjertesvigt, hjerteanfald i mindre end 6 måneder, lunge-, lever- og nyresvigt;
- VING 5: terminalt syg person uden forventning om at overleve mere end 24 timer som efter en ulykke;
- VING 6: person med hjernedød opdaget, som vil gennemgå operation for organdonation.
Jo højere antallet af ASA-klassifikationer er, jo større er risikoen for dødelighed og komplikationer ved kirurgi, og man skal nøje evaluere, hvilken type operation der kan være en værd og fordel for personen..
2. Evaluering af operationstypen
At forstå den type kirurgiske procedure, der vil blive udført, er også meget vigtig, fordi jo mere kompleks og tidskrævende operationen er, jo større er risikoen for personen, og den pleje, der skal udvises..
Således kan kirurgityper klassificeres i henhold til risikoen for hjertekomplikationer, såsom:
| Lav risiko | Mellemrisiko | Høj risiko |
Endoskopiske procedurer, såsom endoskopi, koloskopi; Overfladiske operationer, såsom hud, bryst, øjne. | Kirurgi i brystet, maven eller prostata; Hoved- eller nakkeoperation; Ortopædiske operationer, såsom efter brud; Korrektion af abdominale aortaaneurismer eller fjernelse af carotis-tromber. | Store nødoperationer. Operationer af store blodkar, f.eks. Aorta eller carotis. |
3. Vurdering af hjerterisiko
Der er nogle algoritmer, der mere effektivt måler risikoen for komplikationer og død ved en ikke-hjertekirurgi, når man undersøger personens kliniske situation og nogle test.
Nogle eksempler på anvendte algoritmer er Goldmans hjerterisikoindeks, Lees Revised Heart Risk Index og Algoritme af American College of Cardiology (AVS), for eksempel. For at beregne risikoen overvejer de nogle data om personen, som:
- Alder, der er mest udsat for over 70 år;
- Historie om hjerteinfarkt;
- Historie om brystsmerter eller angina;
- Tilstedeværelse af arytmi eller indsnævring af kar;
- Oxygenering med lavt blod;
- Tilstedeværelse af diabetes;
- Tilstedeværelse af hjertesvigt;
- Tilstedeværelse af lungeødem;
- Type operation.
Ud fra de opnåede data er det muligt at bestemme den kirurgiske risiko. Således er det, hvis det er lavt, muligt at frigive operationen, da hvis den kirurgiske risiko er mellem til høj, kan lægen muligvis give vejledning, justere operationstypen eller anmode om flere test, der hjælper til bedre at vurdere personens kirurgiske risiko..
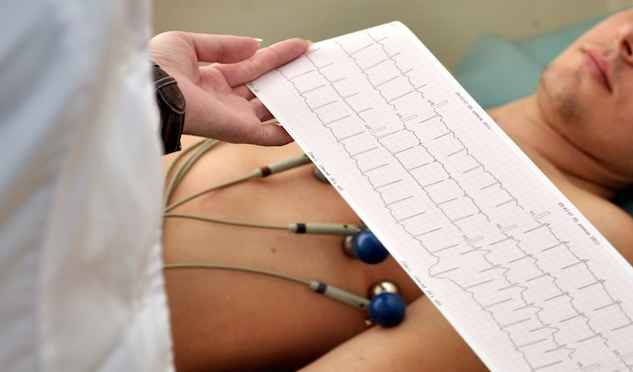
4. Gennemførelse af nødvendige prøver
Preoperativ eksamen skal udføres med det formål at undersøge eventuelle ændringer, hvis der er mistanke, hvilket kan føre til en kirurgisk komplikation. Derfor bør de samme test ikke bestilles til alle, da der ikke er bevis for, at dette vil hjælpe med at reducere komplikationer. For eksempel er det ikke nødvendigt at udføre tests hos personer uden symptomer med lav kirurgisk risiko og som vil gennemgå en lavrisikooperation.
Nogle af de mest almindeligt anmodede og anbefalede tests er imidlertid:
- CBC: personer, der gennemgår en mellemliggende eller højrisikokirurgi, med en historie med anæmi, med nuværende mistanke eller med sygdomme, der kan forårsage ændringer i blodlegemer;
- Koagulationstest: personer, der bruger antikoagulantia, leversvigt, historie med sygdomme, der forårsager blødning, mellemliggende eller højrisikooperationer;
- Kreatinindosis: mennesker med nyresygdom, diabetes, forhøjet blodtryk, leversygdom, hjertesvigt;
- Brystradiografi: mennesker med sygdomme som emfysem, hjertesygdom, ældre end 60 år, mennesker med høj hjerterisiko, med flere sygdomme, eller som vil gennemgå en operation i brystet eller maven;
- elektrokardiogram: personer med mistanke om hjerte-kar-sygdom, historie med brystsmerter og diabetikere.
Generelt er disse test gyldige i 12 måneder uden behov for gentagelse i denne periode, men i nogle tilfælde kan lægen muligvis finde det nødvendigt at gentage dem før. Derudover kan nogle læger også overveje det som vigtigt at bestille disse test, selv for mennesker uden mistanke om ændringer.
Andre test, såsom stresstest, ekkokardiogram eller holter, for eksempel, kan bestilles til nogle mere komplekse typer operationer eller til personer med mistanke om hjertesygdom.
5. Udfør præoperative justeringer
Efter udførelse af prøver og prøver kan lægen planlægge operationen, hvis alt er godt, eller han kan give retningslinjer, så risikoen for komplikationer i operationen reduceres så meget som muligt.
På den måde kan han anbefale at udføre andre mere specifikke test, justere dosis eller introducere noget medicin, vurdere behovet for korrektion af hjertefunktionen, ved hjælp af hjertekirurgi, for eksempel vejledning i fysisk aktivitet, vægttab eller stop rygning blandt andre.